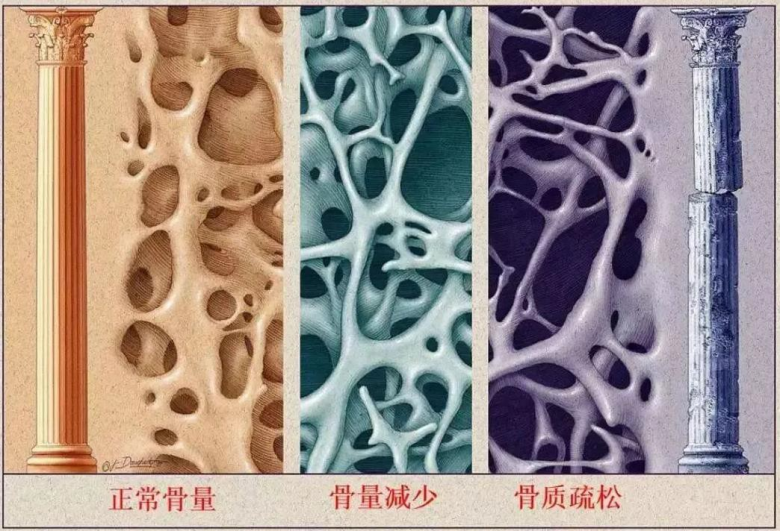
骨质疏松症
骨质疏松症(osteoporosis,OP)是一种以骨量低下,骨组织微结构损坏,导致 骨脆性增加,易发生骨折为特征的全身性骨病。依据病因,分为原发性和继发性骨质疏松症;原发性骨质疏松症:绝经后、老年、特发性(青少年型); 继发性骨质疏松症:由影响骨代谢的疾病或药物或其他明确病因导致。
肾移植后骨质疏松症诊断标准
器官移植术后受者患骨质疏松症的风险是正常人的5.14倍,患骨质疏松性骨折的风险是正常人的5.76倍肾移植术后受者患骨质疏松症的发生率达30%,22.5%的肾移植受者在移植术后的前5年内会出现骨折。
肾移植后骨质疏松症的临床表现
疼痛:腰背疼痛或全身骨痛,夜间或负重活动时疼痛加剧
骨折:脆性骨折,常见部位:椎体、髋部、前臂远端和肱骨近端,再骨折的风险显著增高。
脊柱变形:严重者,因椎体压缩性骨折,出现身高变矮或脊柱驼背畸形等。
对心理状态及生活质量的影响:焦虑、抑郁、恐惧、自信心丧失。自主生活能力下降等。
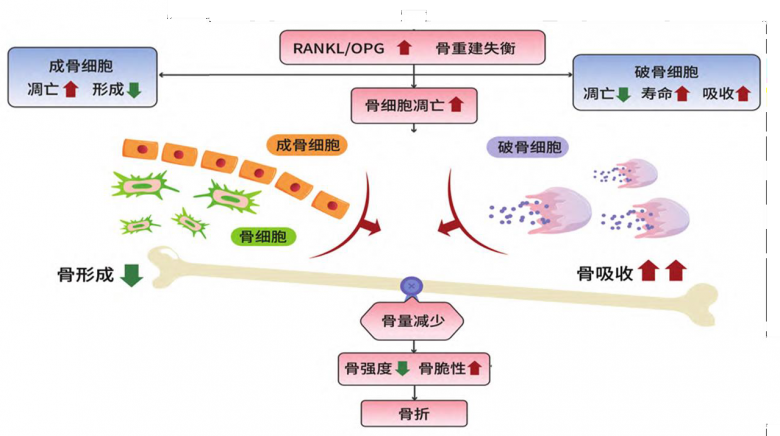
肾移植后骨质疏松症的发病机制
原发性/继发性多种原因
肾移植后骨质疏松的危险因素
肾移植前:维生素D3缺乏、继发性甲状旁腺功能亢进、代谢性酸中毒、激素、性激素相对缺乏、酗酒、吸烟、药物(肝素和袢利尿剂等)
肾移植后:各类免疫抑制剂、排斥反应、既往糖尿病史、骨折史、甲状旁腺激素升高史、糖皮质激素应用史、抗抑郁药物、袢利尿剂、维生素D缺乏、性腺激素缺乏、长期制动、不良营养状态和生活方式
骨质疏松症风险评估工具
国际骨质疏松基金会 (IOF) 骨质疏松症风险一分钟测试题、亚洲人骨质疏松症自我筛查工具 (OSTA)、FRAX ® 计算依据的主要临床危险因素、骨密度值
肾移植后骨质疏松评估
评估骨痛程度及骨折情况;评估营养状态及饮食中蛋白及钙质含量;完善化验检查:血常规、尿常规、血沉、肝功、肾功、血钙、血磷、血碱性磷酸酶、25羟维生素D、PTH、24h尿钙、甲状腺功能及性腺功 能、腰椎及髋部X线片;完善骨转换生化标志物:骨形成和骨吸收;骨量减低及骨质疏松症者每1年复查 DXA;骨量正常者每 2~3年复查DXA;利用FRAX进行骨折风险评估,同时兼顾跌倒风险评估。
肾移植后骨质疏松症的影响因素
共有因素:种族、老龄化、绝经;脆性骨折家族史;不健康生活方式影响骨代谢的疾病;影响骨代谢的药物
移植因素:持续存在的VD缺乏和HPT;糖皮质激素;CsA 增加骨抑制、减少骨形成;FK506、SRL增加成骨细胞凋亡;CNI、PPI等导致低镁血症
肾移植后骨质疏松症的共有因素
不可控因素:种族、老龄化、绝经;脆性骨折家族史
可控因素:不健康生活方式;影响骨代谢的疾病;影响骨代谢的药物
肾移植后骨质疏松症的影响因素
共有因素:种族、老龄化、绝经;脆性骨折家族史;不健康生活方式;影响骨代谢的疾病;影响骨代谢的药物
移植因素:持续存在的VD缺乏和HPT;糖皮质激素;CsA 增加骨抑制、减少骨形成;FK506、SRL增加成骨细胞凋亡;CNI、PPI等导致低镁血症
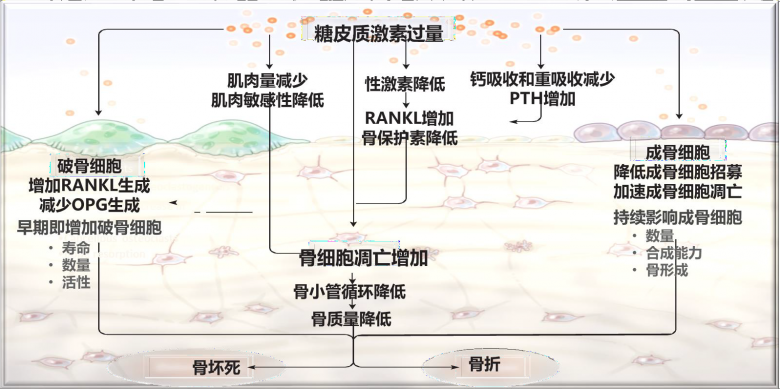
糖皮质激素性骨质疏松症(GIOP)的发病机制
激素直接作用于成骨细胞、破骨细胞和骨细胞;主要特征是持续骨形成下降伴早期一过性骨吸收增加
GIOP的特点
激素对骨密度的影响与使用时长相关:初期即发生,骨量丢失第1年最明显12%~20%;激素对骨密度的影响与使用剂量相关;GIOP骨折风险增高的部位:椎体更容易发生骨折;停用激素6个月后:骨密度部分恢复,骨量不能完全恢复;骨折风险与骨密度不呈线性关系:未出现骨质疏松时,即可能发生脆性骨折
肾移植后骨质疏松症的综合防治
基础防治+抗骨质疏松药物+骨折风险分层

版权所有:山西省第二人民医院 山西省职业病医院 晋ICP备16008008号
Copyright © The second people's Hospital of Shanxi , Occupational disease hospital of Shanxi
